Augeninfarkte: RAV, VAV und andere retinale Arterien- und Venenverschlüsse
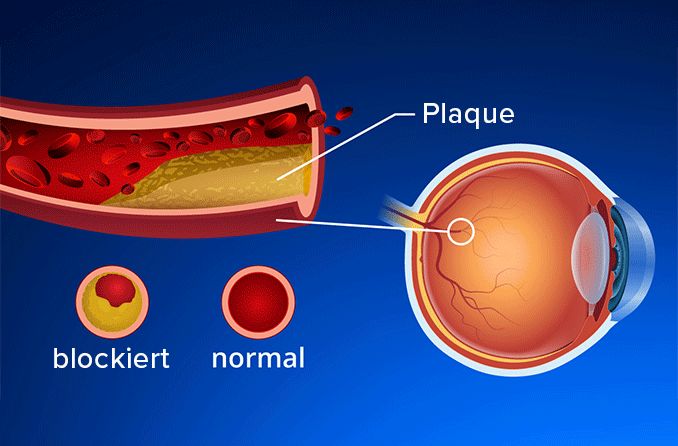
Augenschlaganfälle treten auf, wenn Blutgefäße in der Netzhaut blockiert werden und einen Verlust der Sehkraft verursachen. Der Schweregrad des Sehverlustes hängt vom Ausmaß und von der Position der Blockade (Okklusion) bzw. der Durchblutungsstörung ab.
Genauso wie Schlaganfälle in anderen Teilen des Körpers auftreten, weil der Blutfluss blockiert wird, kann auch Ihr Auge Schaden nehmen, wenn lebenswichtige Strukturen wie die Netzhaut und der Sehnerv von der Nähr- und Sauerstoffversorgung durch das Blut abgeschnitten werden.
Wenn Ihr Augenarzt bei Ihrer umfassenden Augenuntersuchung Anzeichen für eine Okklusion feststellt, müssen Sie auch medizinisch versorgt werden, um festzustellen, ob Sie Bluthochdruck, eine Arterienerkrankung oder Herzprobleme haben, die für die Blockade verantwortlich sein könnten.
Bei einer Blockade wird die Art des retinalen Arterien- oder Venenverschlusses nach seiner Lage kategorisiert.
Retinaler Arterienverschluss der Zentralarterie (RAV)
Der Verschluss der zentralen Netzhautarterie tritt gewöhnlich mit einem plötzlichen, tiefgreifenden, aber schmerzlosen Verlust des Sehvermögens auf einem Auge auf. Die meisten Menschen mit RAV können kaum die Finger vor dem Gesicht abzählen oder mit dem betroffenen Auge Licht sehen.
Der Erkrankung können Phasen von vorübergehendem Sehverlust vorausgehen, die nur wenige Sekunden dauern, aber auch mehrere Minuten anhalten können.
RAV wird als "Schlaganfall" des Auges betrachtet. Studien haben gezeigt, dass mehr als die Hälfte der Menschen, bei denen RAV auftritt, Bluthochdruck als Vorerkrankung haben, und 25 % eine signifikante Erkrankung der Halsschlagader (Plaque mit Verengung der Arterienauskleidung), eine Herzklappenerkrankung oder Diabetes haben.
Eine deutsche Studie ergab, dass bei 78 % der RAV-Patienten zuvor nicht diagnostizierte kardiovaskuläre Risikofaktoren vorhanden waren. Der aussagekräftigste nicht identifizierte Risikofaktor war eine Verengung (Stenose) der Halsschlagader auf der gleichen Körperseite wie der Augeninfarkt.
Darüber hinaus hatten 11 der 84 Studienteilnehmer (13 %) entweder vor oder innerhalb eines Monats nach der RAV-Diagnose einen Schlaganfall. Die Autoren der Studie kamen zu dem Schluss, dass eine umgehende, umfassende kardiovaskuläre Diagnostik für alle Patienten mit retinalem Arterienverschluss der Zentralarterie als obligatorisch angesehen werden sollte.
Leider ist ein bereits eingetretener Sehverlust durch RAV meist dauerhaft.
Retinaler Venenverschluss der Zentralvene (RVV)
Der zentrale retinale Venenverschluss (RVV) verursacht einen plötzlichen, schmerzlosen Verlust der Sehkraft, der leicht bis schwer auftreten kann. Die meisten Menschen haben einen hohen Blutdruck, ein chronisches Offenwinkelglaukom und/oder eine erhebliche Arterienverkalkung.
Eine Universitätsstudie in den Vereinigten Staaten ergab:
Schwarze hatten ein um 58 % erhöhtes Risiko für RVV gegenüber Weißen.
Frauen hatten ein um 25 % verringertes Risiko für RVV gegenüber Männern.
Die Diagnose eines Schlaganfalls erhöhte das Risiko eines RVV um 44 %.
Eine Blutgerinnungsstörung war mit einem um 145 % erhöhten Risiko für RVV verbunden.
Patienten mit Diabetes oder Hypertonie mit Organschäden hatten ein um 92 % /bzw. 53 % erhöhtes Risiko für RVV.
Wenn Sie Bluthochdruck oder einen hohen Cholesterinspiegel haben, besteht bei Ihnen möglicherweise das Risiko eines retinalen Venenast-Verschlusses, einer Art Schlaganfall im Auge.
Zudem haben Menschen mit Diabetes und Endorganschäden (z. B. diabetische Retinopathie) ein erhöhtes Risiko für RVV, gegenüber Menschen mit unkompliziertem Diabetes.
Wenn RVV auftritt, wird Ihr Augenarzt bei einer umfassenden Augenuntersuchung Anzeichen für eine verminderte Durchblutung der Netzhaut feststellen.
Der anfängliche Verlust der Sehkraft bei der Erstdiagnose eines RVV ist ein guter Indikator für das endgültige Sehergebnis. Das heißt, je schlechter das Sehvermögen anfänglich ist, desto schlechter ist die endgültige Sehschärfe. Tatsächlich bleibt bei der Hälfte der Menschen mit RVV die endgültige Sehschärfe auf der Sehprobentafel innerhalb von drei Linien der ersten gemessenen Sehschärfe.
Zwei grundlegende Klassen des RVV sind:
Ischämisch: Schlechte Durchblutung und damit einhergehendes schlechtes Sehen.
Nicht-ischämisch: Viel bessere Sehkraft bei der Erstuntersuchung und weniger klinische Befunde.
Die Prognose für den nicht-ischämischen RVV ist gut. Dagegen hat der ischämische Typ zu Beginn fast immer eine Sehkraft von 20/100 oder schlechter, mit einem viel höheren Risiko für Komplikationen.
Zu den Komplikationen der RVV gehören abnormales Blutgefäßwachstum (Neovaskularisation) in der Netzhaut, das zu Blutungen im Auge führen kann, und ein Glaukom, das auf herkömmliche Therapien nicht anspricht.
Die Injektion von Kortikosteroiden und anderen Medikamenten in das Auge kann bei Menschen mit RVV helfen, den Verlust des Sehvermögens zu reduzieren.
Wenn Sie einen plötzlichen Sehverlust oder andere Symptome eines RVV oder anderen Augenschlaganfalls haben, suchen Sie umgehend einen Augenarzt auf.
Retinaler Arterienast-Verschluss (AAV)
Ein retinaler Arterienast-Verschluss tritt meist plötzlich auf. Er ist normalerweise schmerzlos, kann aber einen abrupten Verlust des peripheren Sehens verursachen. In einigen Fällen können Sie auch das zentrale Sehvermögen verlieren.
In der Regel ist die Ursache ein Gerinnsel oder Plaque (Embolus), die sich aus der Halsschlagader im Nacken oder aus einer der Herzklappen oder -kammern gelöst hat.
Der Verlust der Sehschärfe bei einem AAV hängt vor allem davon ab, ob die arterielle Durchblutung erheblich gestört ist oder ob eine Schwellung in der Makula, dem empfindlichsten Teil der Netzhaut, vorliegt.
Die meisten Menschen mit AAV haben eine Verengung der Halsschlagader (Carotis), Bluthochdruck, Cholesterinstörungen, Herzerkrankungen oder eine Kombination dieser Erkrankungen.
Die meisten Menschen, die einen Arterienast-Verschluss haben, erlangen eine Sehschärfe von 20/40 oder besser, aber viele haben spürbare und dauerhafte Sehstörungen wie blinde Flecken oder Verzerrungen.
Blutungen im Auge und ein Glaukom sind weitere Komplikationen des AAV-Augeninfarkts.
Retinaler Venenast-Verschluss (VAV)
Menschen, die einen retinalen Venenast-Verschluss haben, können auch ein eingeschränktes Sehvermögen, Ausfälle des peripheren Gesichtsfeldes, verzerrtes Sehen oder blinde Flecken haben. Ein VAV betrifft nur ein Auge und tritt gewöhnlich bei Menschen mit hohem Blutdruck oder Diabetes auf.
Die Ursache des VAV ist ein Blutgerinnsel (Thrombus), das sich aufgrund einer Arterienverkalkung (Arteriosklerose) in einer benachbarten Netzhautarterie in einer Astvene der Netzhaut entwickelt.
Ihr Augenarzt wird eine Blutung entlang der betroffenen Netzhautvene sehen, die in einem leicht erkennbaren Muster verläuft. Dies führt fast immer zur richtigen Diagnose.
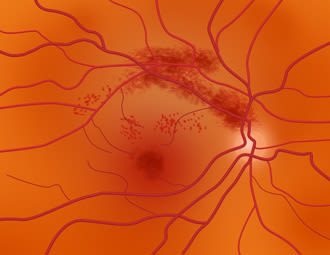
Ein Venenastverschluss (branch retinal vein occlusion, BRVO) kann durch ein Blutgerinnsel entstehen.
VAV-Patienten werden typischerweise alle ein bis zwei Monate erneut untersucht, um festzustellen, ob chronische Makula-Schwellungen (Ödeme) und/oder Gefäßneubildungen aufgetreten sind. Wenn die Schwellung der Makula länger als drei bis sechs Monate anhält, und die Sehschärfe unter 20/40 sinkt, kann eine Laserbehandlung empfohlen werden.
In solchen Fällen verbessert eine Laserbehandlung nachweislich die Sehkraft und erhöht die Chancen, dass die endgültige Sehschärfe 20/40 oder besser ist.
Bei vielen Menschen klingen Netzhautblutungen und Makula-Schwellungen nach einem VAV-Augeninfarkt innerhalb weniger Monate ab, und eine gute Sehkraft bleibt erhalten.
Bei Ödemen (Schwellungen) der Makula, die durch VAV verursacht werden, können Injektionen von Medikamenten in das Auge empfohlen werden. Informieren Sie sich bei Ihrem Augenarzt über die neuesten medizinischen Behandlungen für VAV und andere Schlaganfälle am Auge.
Gary Heiting, OD, hat ebenfalls zu diesem Artikel beigetragen.
Seite veröffentlicht in Samstag, 4. September 2021






